O papel das plaquetas no concentrado de aspiración de medula ósea
O PRP e o concentrado de aspiración de medula ósea (BMAC) estanse a utilizar para unha serie de tratamentos clínicos en ambientes de oficina e cirurxía debido aos seus beneficios rexenerativos en MSK e enfermidades da columna vertebral, xestión da dor crónica e indicacións de tecidos brandos.O PRP non só regula a migración celular e a proliferación celular, senón que tamén contribúe á anxioxénese e á remodelación da ECM para crear un microambiente favorable e promover a reparación e rexeneración dos tecidos.
Proceso de reparación BMAC
Os BMAC son composicións celulares heteroxéneas que conteñen BMMSC, o que os converte nunha fonte celular endóxena para a terapia de reparación da medicina rexenerativa.Desempeñan un papel ao reducir a apoptose celular, a fibrose e a inflamación;E activa a reacción en cascada que leva á proliferación celular.Ademais, as BMMSC teñen o potencial de diferenciarse nunha variedade de liñaxes celulares, incluíndo osteoblastos, adipocitos, mioblastos, células epiteliais e neuronas.Tamén promoven a anxioxénese a través das vías paracrinas e autócrinas.Tamén é importante que o BMMSC sexa un contribuínte á regulación inmune independentemente das células específicas do sistema inmune, que participan na fase inflamatoria da reparación da ferida.Ademais, os BMMSC apoian o recrutamento de células para novos sitios de tratamento da anxioxénese para acelerar a reconstrución do fluxo sanguíneo local.Jin et al.Probouse que, en ausencia de armazóns suficientes, a taxa de supervivencia do BMMSC e a súa capacidade de reparación e diferenciación para promover a curación estaban danadas.Aínda que a recollida de tecidos, a preparación da mostra e o mecanismo de acción de PRP e BMAC son diferentes, os estudos demostran que poden complementarse entre si.De feito, combinar PRP e BMAC nun produto biolóxico pode ter vantaxes adicionais.
Combinando PRP e BMAC
Segundo algunhas investigacións pouco coñecidas, o principio básico da combinación de PRP e BMAC baséase en varias premisas.En primeiro lugar, o PRP pode proporcionar un microambiente axeitado no que o BMSC pode mellorar a proliferación e diferenciación celular e aumentar a anxioxénese.En segundo lugar, o PRP utilizouse como armazón para estas células xunto co BMAC.Pola contra, a combinación de PRP e BMAC pode converterse nunha poderosa ferramenta biolóxica para atraer poboación BMMSC.O composto PRP-BMAC utilizouse para tratar tendinose, feridas, lesións medulares, discos intervertebrais dexenerativos e defectos osteocondrais con gran potencial de rexeneración.Desafortunadamente, aínda que os compoñentes heteroxéneos das células da medula ósea inclúen plaquetas, poucos informes mencionan a concentración de plaquetas na medula ósea extraída e despois do tratamento con BMAC, pero pódense extraer mediante métodos de aspiración axeitados.Necesítanse máis investigacións para comprender se hai que usar concentrados de plaquetas adicionais en combinación con BMAC.Na actualidade, non hai datos sobre a relación óptima de plaquetas con células MSC (ou outras células da medula ósea), o que ten un impacto positivo no mecanismo nutricional do MSC na reparación dos tecidos.O ideal é que o equipo e a tecnoloxía de recollida de medula ósea se poidan optimizar para extraer suficientes plaquetas de medula ósea.
Factor de crecemento PRP e efecto nutricional BMAC
O factor de crecemento plaquetario PRP é unha proteína clave implicada no proceso de reparación do BMAC.A diversidade de PGF e outras citocinas implicadas no proceso nutricional do BMAC pode iniciar a reparación dos tecidos reducindo a apoptose celular, o anabolismo e os efectos antiinflamatorios, e activando a proliferación, diferenciación e anxioxénese celular por vías paracrinas e autocrinas.
O factor de crecemento derivado das plaquetas e os compoñentes de gránulos densos están obviamente implicados no proceso nutricional do BMAC e apoian a reparación e rexeneración dos tecidos inducidas por MSC.Abreviaturas: MSC: células nai mesenquimales, HSC: células nai hematopoéticas.
Obviamente, no tratamento da OA, o PDGF xoga un papel específico na rexeneración da cartilaxe e no mantemento da homeostase mediante a proliferación de MSC e a inhibición da apoptose e inflamación dos condrocitos inducidas por IL-1.Ademais, tres subtipos de TGF-β son activos para estimular a formación de cartilaxe e inhibir a inflamación, e mostran a capacidade de promover a cicatrización dos tecidos relacionados co MSC mediante a interacción intermolecular.O efecto nutricional do MSC está relacionado coa actividade do PGF e a secreción de citocinas reparadoras.Idealmente, todas estas citocinas deberían estar presentes na botella de tratamento BMAC e transportarse ao lugar da lesión do tecido para promover a mellor curación do tecido terapéutico relacionado con MSC.
Nun estudo conxunto de OA, Mui ñ os-L ó pez et al.Mostra que o MSC derivado do tecido sinovial cambiou de función, o que provocou a perda da súa capacidade de recuperación.Curiosamente, a inxección directa de PRP no óso subcondral da artrose deu lugar á redución de MSC no líquido sinovial, o que indica unha mellora clínica.O efecto terapéutico está mediado pola redución do proceso inflamatorio no líquido sinovial dos pacientes con OA.
Hai pouca información dispoñible sobre a presenza ou concentración de PGF no BMAC ou a proporción ideal necesaria para apoiar a función nutricional do BMMSC.Algúns médicos combinan unha alta concentración de PRP con BMAC para obter enxertos bioloxicamente activos, o que se espera que optimice os resultados do tratamento da medicina rexenerativa.Non obstante, hai poucos datos de seguridade e eficacia dispoñibles, o que indica que a combinación de alta concentración de PRP con BMAC é unha opción de tratamento máis eficaz.Polo tanto, cremos que pode non ser apropiado manipular BMMSC activándoos con alta concentración de plaquetas nesta fase.
Interacción das plaquetas con fármacos antiagregantes e AINE
O PRP contén un amplo espectro de compoñentes secretores e está composto por moitos medios biolóxicos.O efecto terapéutico do PRP atribúese a estes mediadores.Aínda que os mediadores terapéuticos nas plaquetas son ben coñecidos, a formulación e a cinética óptimas destes fármacos anabólicos e catabólicos non están completamente claras.Unha das principais limitacións da consecución de formulacións terapéuticas é superar a variabilidade destes mediadores biolóxicos co fin de dirixirse aos efectos augas abaixo ben regulados que son sempre repetibles e clínicamente beneficiosos.Por este motivo, os medicamentos (como os antiinflamatorios non esteroides (AINE)) poden afectar a liberación de grupos secretores de plaquetas.Nun estudo recente de secuencia fixa aberta, a inxestión diaria de 81 mg de aspirina (ASA) reduciu a expresión de mediadores clave, como TGF-β 1. PDGF e VEGF.
Estes efectos atribúense á inhibición irreversible da ciclooxixenase-1 (COX-1) e á inhibición axustable da ciclooxixenase-2 (COX-2), que son dous encimas necesarios para a desgranulación plaquetaria.Unha recente revisión sistemática descubriu que os fármacos antiplaquetarios poden reducir a curva de liberación do factor de crecemento de forma dependente da COX-1 e da COX-2, e 8 dos 15 estudos descubriron que os factores de crecemento diminuíron.
Os fármacos (por exemplo, AINE) úsanse normalmente para aliviar a dor e reducir a inflamación causada pola enfermidade MSK.O mecanismo dos AINE é inhibir a activación plaquetaria uníndose de forma irreversible coa enzima COX e regulando a vía do ácido araquidónico.Polo tanto, a función das plaquetas cambiará durante todo o ciclo de vida das plaquetas, evitando así a transmisión do sinal de PGF.Os AINE inhiben a produción de citocinas (por exemplo, PDGF, FGF, VEGF e IL-1 β, IL-6 e IL-8), mentres que potencian o TNF-α. Non obstante, hai poucos datos sobre o impacto molecular dos AINE no PRP.Non hai consenso sobre o mellor momento para a preparación e administración de PRP en pacientes que usan AINE.Mannava e os seus colegas cuantificaron os factores biolóxicos anabólicos e catabólicos no PRP rico en leucocitos de voluntarios sans que tomaban naproxeno.Descubriron que despois de usar naproxeno durante unha semana, os niveis de PDGF-AA e PDGF-AB (mitógeno eficaz para promover a anxioxénese) reducíronse significativamente.Despois dunha semana, o nivel de factor de crecemento volveu estar preto do nivel de referencia.Despois de usar naproxeno durante unha semana, o nivel de LR-PRP do factor proinflamatorio e catabólico IL-6 tamén diminuíu e volveu ao nivel inicial despois dun período de eliminación dunha semana.Na actualidade, non hai ningún estudo clínico que demostre que os pacientes con naproxeno despois do tratamento con PRP teñan resultados negativos;Non obstante, recoméndase considerar un período de lavado dunha semana para restaurar os valores de PDGF-AA, PDGF-BB e IL-6 ao nivel de referencia para mellorar a súa actividade biolóxica.Necesítanse máis investigacións para comprender plenamente os efectos dos antiplaquetarios e dos AINE sobre o grupo de secreción de PRP e os seus obxectivos posteriores.
Combina a aplicación de plasma rico en plaquetas coa rehabilitación
Aínda que a investigación científica básica mostra que a fisioterapia e a carga mecánica teñen un papel claro na recuperación da estrutura do tendón despois da inxección de PRP, non hai consenso sobre o mellor plan de rehabilitación para a enfermidade MSK despois do tratamento con PRP.
O tratamento con PRP inclúe a inxección de plaquetas concentradas no ambiente local do tecido para regular a dor e promover a reparación dos tecidos.A evidencia clínica máis forte existe na OA de xeonllo.Non obstante, o uso de PRP no tratamento da tendinose sintomática é controvertido e os resultados informados son diferentes.Os estudos en animais adoitan mostrar unha mellora histolóxica da tendinose despois da infiltración de PRP.Estes estudos mostran que a carga mecánica pode rexenerar os tendóns e que a carga e a inxección de PRP traballan xuntos para promover a curación dos tendóns.As diferenzas entre os preparados de PRP, os preparados biolóxicos, os preparados, os esquemas de inxección e os subtipos de lesións no tendón poden provocar diferenzas nos resultados clínicos.Ademais, aínda que a evidencia científica apoia os beneficios dos plans de rehabilitación, poucas investigacións clínicas publicadas intentan xestionar e integrar plans de rehabilitación post-PRP consistentes.
Recentemente, Onishi et al.Revisouse o papel da carga mecánica e o efecto biolóxico do PRP na enfermidade do tendón de Aquiles.Avaliaron os estudos clínicos de fase I e fase II da enfermidade do tendón de Aquiles tratada con PRP, centrándose no plan de rehabilitación despois da inxección de PRP.Os programas de rehabilitación supervisados parecen mellorar o cumprimento do exercicio e mellorar os resultados e a capacidade de controlar a dose de exercicio.Varios ensaios PRP do tendón de Aquiles ben deseñados combinaron o tratamento post-PRP cun plan de rehabilitación de carga mecánica como parte integrante da estratexia de rexeneración.
Perspectivas de futuro e conclusións
O progreso técnico dos equipos de PRP e dos métodos de preparación mostra resultados prometedores para os pacientes, aínda que a definición de diferentes axentes biolóxicos de PRP e as características biolóxicas relevantes do produto final aínda non son concluíntes.Ademais, non se determinou todo o potencial das indicacións e aplicacións de PRP.Ata hai pouco, o PRP vendíase comercialmente como un produto autólogo derivado do sangue, o que pode proporcionar aos médicos a capacidade de utilizar a tecnoloxía do factor de crecemento plaquetario autólogo en patoloxías e enfermidades específicas indicadas.Nun primeiro momento, o único criterio para a aplicación exitosa do PRP que se cita a miúdo é a mostra preparada, cuxa concentración de plaquetas é superior ao valor do sangue total.Hoxe, afortunadamente, os profesionais teñen unha comprensión máis ampla do funcionamento do PRP.
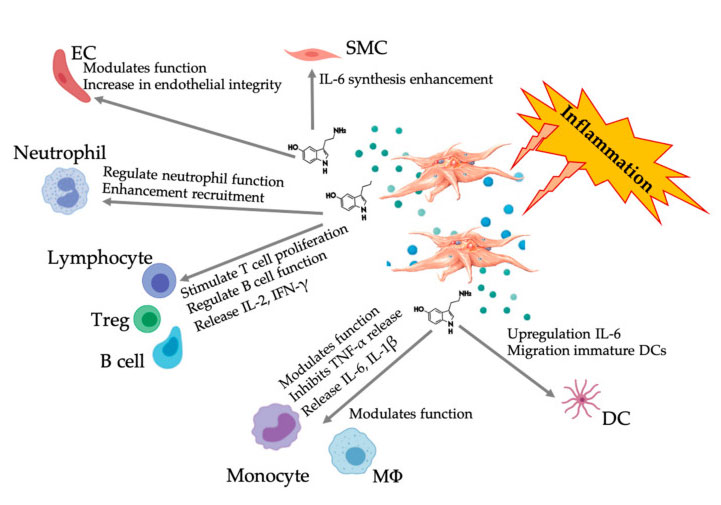
Nesta revisión, recoñecemos que aínda existe unha falta de estandarización e clasificación na tecnoloxía de preparación;Polo tanto, actualmente non hai consenso sobre os axentes biolóxicos PRP, aínda que máis literatura chegou a un acordo sobre a concentración de dose plaquetaria efectiva necesaria para promover a (nova) anxioxénese.Aquí, introducimos brevemente a actividade dos PGF, pero reflectimos de forma máis ampla o mecanismo plaquetario específico e o efecto efector dos glóbulos brancos e MSC, así como a posterior interacción célula-célula.En particular, a presenza de glóbulos brancos nos preparados de PRP proporciona unha comprensión máis profunda dos efectos nocivos ou beneficiosos.Discutiuse o claro papel das plaquetas e a súa interacción cos sistemas inmunes innatos e adaptativos.Ademais, son necesarios estudos clínicos suficientes e ben documentados para determinar todo o potencial e o efecto terapéutico do PRP en varias indicacións.
(Os contidos deste artigo son reimpresos e non ofrecemos ningunha garantía expresa ou implícita sobre a exactitude, fiabilidade ou integridade dos contidos deste artigo, e non somos responsables das opinións deste artigo, por favor entendelo.)
Hora de publicación: 01-mar-2023